Jakie są dowody skuteczności łagodzenia skutków używania nikotyny? Analiza statystyk medycznych z krajów o wysokiej adaptacji tej strategii
Mimo rosnącej liczby uzależnionych, dostęp do leczenia pozostaje ograniczony, a systemy oparte wyłącznie na prohibicji skutkują wzrostem zakażeń (HIV, WZW C), przedawkowań i nowotworów. Artykuł analizuje skuteczność strategii zmniejszania strat jako pragmatycznej alternatywy dla modeli restrykcyjnych, sprawdzając, czy minimalizowanie ryzyka zdrowotnego realnie poprawia kondycję zdrowotną populacji.
Minimalizacja strat zdrowotnych w kontekście zdrowia publicznego
Definicja i cele
Światowa Organizacja Zdrowia (WHO) definiuje strategię minimalizacji ryzyka jako zbiór działań mających na celu zmniejszanie negatywnych skutków zdrowotnych i społecznych związanych z używaniem substancji, przy założeniu, że całkowite wyeliminowanie użycia nie zawsze jest możliwe. Podejście to obejmuje m.in. programy wymiany igieł i strzykawek (NSP), terapię substytucyjną opioidami (OAT), testowanie i leczenie infekcji HIV/HCV, dystrybucję naloksonu oraz interwencje edukacyjne.
Zakres interwencji
WHO podkreśla, że kompleksowe programy ograniczenia negatywnych skutków zdrowotnych mogą zapobiegać i hamować epidemie HIV i WZW C wśród osób używających narkotyków, ograniczać śmiertelność z powodu przedawkowań oraz zmniejszać wykluczenie społeczne.
UNAIDS przypomina, że ryzyko zakażenia HIV jest 14 razy wyższe u osób wstrzykujących narkotyki niż u ogólnej populacji, ale liczba nowych zakażeń gwałtownie spada, gdy posiadanie i używanie substancji na własny użytek zostaje dekryminalizowane, a użytkownicy mają dostęp do pełnego pakietu usług łagodzenia negatywnych skutków.
Do pakietu tego należą programy NSP, OAT, badania i leczenie HCV, terapia antyretrowirusowa, kondomy, profilaktyka przedekspozycyjna (PrEP) oraz dystrybucja naloksonu.
Dlaczego pragmatyzm wpływa na wskaźniki zdrowotne?
Przyjęcie modelu opartego na pragmatyzmie polega na rozpoznaniu, że zawsze będą osoby używające substancji. Interwencje ograniczające negatywne skutki rozbijają problem na czynniki ryzyka i zmniejszają ekspozycję na nie.
WHO zauważa, że szerokie wdrożenie takich programów może „zapobiegać, spowalniać, a nawet odwracać epidemie HIV wśród użytkowników narkotyków”, a korzyści wykraczają poza HIV, obejmując m.in. prewencję WZW B i C, zapobieganie przedawkowaniom, zmniejszenie przestępczości i wykluczenia społecznego.
Przegląd danych i statystyk z krajów o wysokiej adaptacji
Szwecja
Szwecja jest najczęściej przywoływana jako przykład kraju o niskim rozpowszechnieniu palenia. Według publikacji Szwedzkiej Fundacji Walki z Rakiem w 2025 r. palenie powoduje w Szwecji około 4 500 zachorowań na nowotwory rocznie, mimo że kraj ten ma jeden z najniższych odsetków palaczy w Europie. Autorzy podkreślają, że sukces w ograniczaniu palenia wynikał z wielowymiarowej polityki:
- ograniczenia dostępności produktów,
- podwyżek podatków,
- zakazu reklamy,
- łatwiejszego dostępu do programów rzucania palenia.
Publikacja odrzuca twierdzenie, że niski poziom palenia jest wynikiem powszechnego użycia produktów bezdymnych, wskazując brak dowodów naukowych na taki związek.
W przypadku narkotyków Szwecja długo prowadziła restrykcyjną politykę „zero tolerancji”, jednak w ostatnich latach wprowadziła programy ograniczenia negatywnych skutków zdrowotnych.
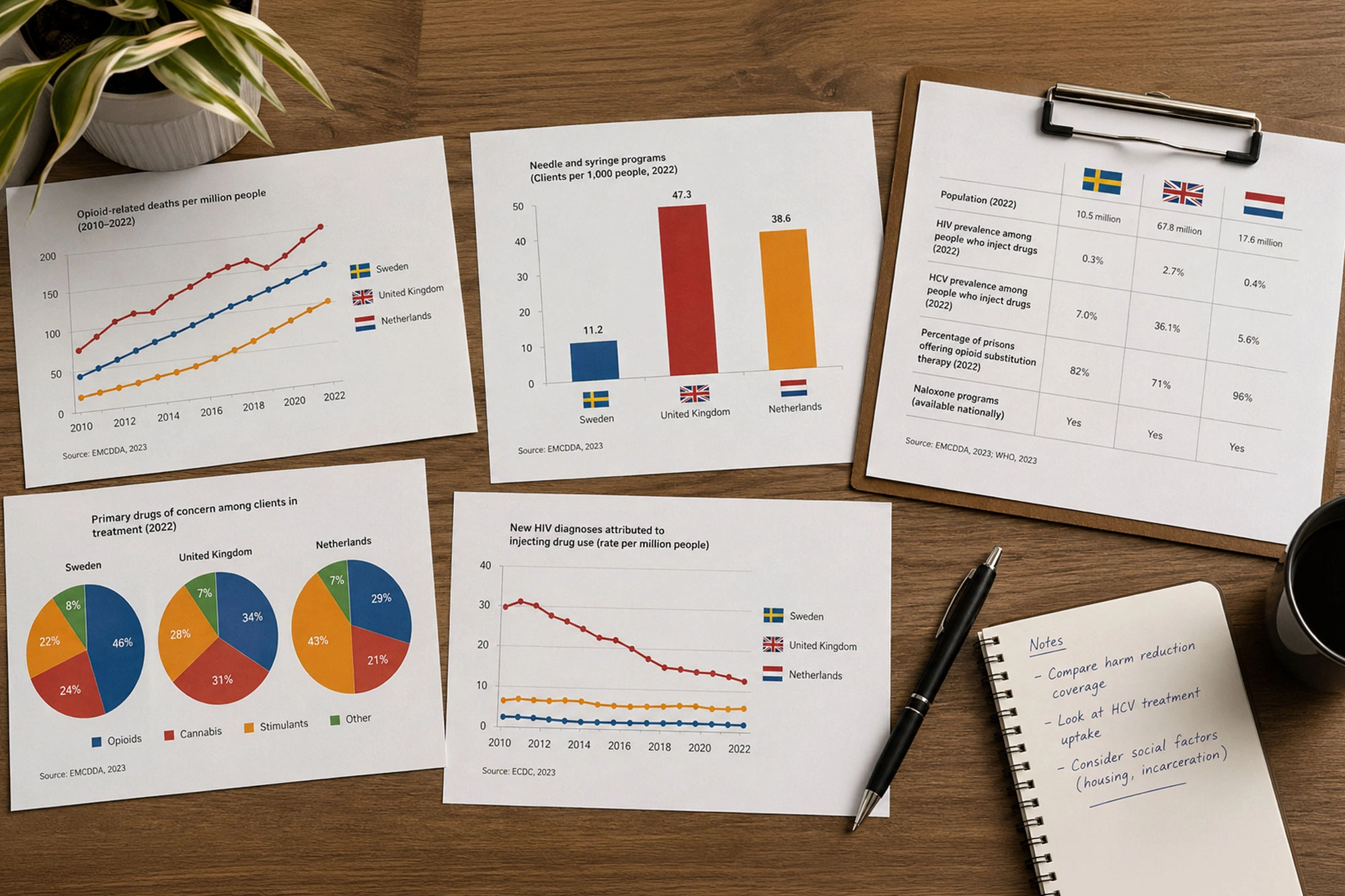
Badanie obejmujące 4 192 osoby w programie wymiany igieł w Sztokholmie w latach 2013-2023 wykazało, że śmiertelność całkowita spadła z 36,75 do 27,04 zgonów na 1 000 osobolat, a liczba zgonów z powodu przedawkowania opioidów zmniejszyła się z 29,40 do 5,88 na 1 000 osobolat. Spadek ten zbiegł się z rozszerzeniem dostępu do terapii substytucyjnej oraz wprowadzeniem programu naloksonu na wynos (THN) w 2018 r., a udział w OAT był związany z mniejszym ryzykiem zgonu.
Szwedzcy badacze postulują dalsze rozszerzenie tych programów, łącznie z bezpiecznymi pokojami do przyjmowania narkotyków, aby jeszcze bardziej ograniczyć zgony.
Polecamy zgłębić ten temat w artykule Wpływ metod ograniczania konsekwencji zdrowotnych – co mówią dane z rynków o niskim spożyciu tytoniu spalanego?
Wielka Brytania
Brytyjski model zmniejszenia ryzyka zdrowotnego powstał w odpowiedzi na epidemię HIV w latach 80. W 2023 r. przeprowadzono Unlinked Anonymous Monitoring (UAM) Survey obejmujący osoby wstrzykujące narkotyki w Anglii, Walii i Irlandii Północnej. Raport podaje, że prewalencja HIV w tej grupie utrzymuje się na niskim poziomie 1%, a odsetek osób z przewlekłym zakażeniem HCV spadł z 26% w 2017 r. do 7,8% w 2023 r. Tendencja ta zbiegła się ze skalowaniem terapii bezpośrednio działającymi lekami przeciwwirusowymi na HCV, a także kontynuacją programów NSP i OAT.
Oficjalne statystyki brytyjskiego Urzędu Statystycznego (ONS) pokazują jednak wzrost zgonów związanych z zatruciami narkotykami, m.in. z powodu pojawienia się silnych opioidów syntetycznych. W 2024 r. zarejestrowano 5 565 zgonów związanych z zatruciem narkotykowym, co odpowiada 93,9 zgonu na milion mieszkańców i stanowi niewielki wzrost w porównaniu z rokiem poprzednim. Prawie połowa tych zgonów wiązała się z opioidami. Dane te wskazują, że choć minimalizacja strat obniżyła wskaźniki HIV i HCV, kraj stoi przed nowymi wyzwaniami związanymi z nielegalnymi substancjami.
Holandia
Holandia znana jest z liberalnej polityki narkotykowej i długiej historii programów kontrola szkód. Raport holenderskiego Instytutu Badań nad Kryminologią (2024) podkreśla, że przedawkowania fentanylu są w Holandii rzadkością, a skala problemu jest znacznie mniejsza niż w Stanach Zjednoczonych. Szacunki z 2021 r. mówią o 298 zgonach związanych z przedawkowaniem w całym kraju (0,85 na 100 000 mieszkańców), z czego około połowa związana była z opioidami. Dla porównania w USA w tym samym roku zgony z udziałem fentanylu przekroczyły 21 na 100 000 osób.
Autor raportu wskazuje, że niska śmiertelność w Holandii jest efektem kilku czynników:
- nasyconego rynku heroiny,
- długoletnich programów wymiany igieł,
- testowania substancji,
- bezpiecznych przestrzeni do używania narkotyków,
- terapii substytucyjnej,
- łatwego dostępu do systemu opieki zdrowotnej.
Szacuje się, że 50-80% osób uzależnionych od opioidów pozostaje w regularnym kontakcie z opieką zdrowotną, co sprzyja wczesnej interwencji.
Porównanie modeli pragmatycznych i restrykcyjnych
Kraje restrykcyjne
W wielu państwach, w tym w Polsce, dominują podejścia restrykcyjne, w których priorytetem jest penalizacja posiadania substancji i całkowita abstynencja. W artykule „Całkowita abstynencja czy minimalizacja szkód – różne strategie terapii uzależnienia od alkoholu” autorzy przypominają, że tylko około 16% osób uzależnionych od alkoholu w Polsce trafia do leczenia, a skuteczność programów abstynencyjnych jest ograniczona. Problemy zdrowotne i społeczne związane z alkoholem dotyczą ok. 9% polskiej populacji i prowadzą do ponad 10 tys. zgonów rocznie.
| Obszar analizy | Model restrykcyjny (np. Polska) | Model ograniczania negatywnych skutków zdrowotnych (np. Holandia, UK) |
| Główny cel | Penalizacja i całkowita abstynencja | Minimalizacja szkód i poprawa zdrowia |
| Dostępność leczenia | Niska (tylko ok. 16% osób uzależnionych od alkoholu) | Wysoka (szerokie spektrum metod) |
| Skuteczność | Ograniczona (wysoka śmiertelność i nawroty) | Wysoka (spadek zgonów i transmisji chorób) |
| Skutki społeczne | 9% populacji z problemami alkoholowymi | Stabilizacja sytuacji zdrowotnej użytkowników |
Różnice w wynikach zdrowotnych
Porównanie danych pokazuje, że kraje stosujące łagodzące skutki osiągnęły znacznie lepsze wskaźniki w zakresie transmisji HIV/HCV i śmiertelności z powodu przedawkowań niż państwa, które ograniczają się do zakazów.
W Holandii i Wielkiej Brytanii prewalencja HIV wśród osób wstrzykujących narkotyki wynosi około 1%, podczas gdy globalnie mediana wynosi 5%, a brak dostępu do programów zmniejszenia strat powoduje, że osoby te są 14 razy bardziej narażone na zakażenie. Współczynnik przewlekłego HCV w brytyjskim badaniu spadł do 7,8%, co kontrastuje z krajami, w których zabiegów OAT i NSP niemal nie ma, np. w Europie Wschodniej odsetek ten przekracza 50%.
| Patogen / Wskaźnik | Grupa / Region badawczy | Wynik (Prewalencja) | Kontekst systemowy |
| HIV | Holandia i Wielka Brytania | ~1% | Wysoki dostęp do OAT i NSP |
| HIV | Mediana globalna | 5% | Zróżnicowany poziom opieki |
| HIV | Brak programów skupiających się na działaniach zapobiegających szkodom | 14x wyższe ryzyko | Brak dostępu do sterylnego sprzętu |
| HCV (przewlekłe) | Wielka Brytania | 7,8% | Szerokie wdrożenie OAT i NSP |
| HCV (przewlekłe) | Europa Wschodnia | >50% | Minimalny dostęp do OAT i NSP |
W Sztokholmie liczba zgonów z powodu przedawkowania spadła o 80% po wprowadzeniu programu naloksonu. Holandia notuje 0,85 zgonu związanego z opioidami na 100 000 mieszkańców, podczas gdy w Stanach Zjednoczonych wskaźnik ten przekracza 21.
| Lokalizacja / Kontekst | Kluczowy wskaźnik | Wynik |
| Sztokholm | Spadek zgonów po wprowadzeniu naloksonu | – 80% |
| Holandia | Zgony związane z opioidami (na 100 tys. mieszk.) | 0,85 |
| USA | Zgony związane z opioidami (na 100 tys. mieszk.) | > 21,00 |
| Polska (alkohol) | Liczba zgonów rocznie | > 10 000 |
W Szwecji niski poziom palenia przekłada się na mniejszą zapadalność na nowotwory; jednak organizacje prozdrowotne ostrzegają, że wzrost użycia snusu i e‑papierosów może tworzyć nowe problemy.
Mechanizmy skuteczności minimalizacji negatywnych oddziaływań
Mniejsza ekspozycja na toksyny i ryzykowne zachowania
Programy wymiany igieł dostarczają sterylny sprzęt, co ogranicza dzielenie się strzykawkami i ogranicza ryzyko transmisji HIV/HCV. W raporcie UNAIDS odnotowano, że liczba nowych zakażeń spada, gdy posiadanie narkotyków na własny użytek nie jest karane, a użytkownicy mają dostęp do kompleksowego pakietu usług.
W badaniu polskim dotyczącym strategii ograniczenia negatywnych skutków zdrowotnych wśród młodych dorosłych stwierdzono, że osoby często stosujące takie metody (np. unikanie dożylnego podawania, unikanie jazdy z nietrzeźwym kierowcą) rzadziej doświadczały negatywnych konsekwencji zdrowotnych i społecznych niż osoby korzystające z nich sporadycznie.
Lepszy dostęp do opieki i wsparcia
W krajach takich jak Holandia aż 50-80% osób uzależnionych od opioidów pozostaje w kontakcie ze specjalistyczną opieką zdrowotną. Programy OAT, które zastępują nielegalne opioidy bezpieczniejszymi zamiennikami, są nie tylko skuteczne klinicznie, lecz także koszt‑efektywne.
Analiza HRI wykazała, że średni koszt programu wymiany igieł wynosi 23-71 USD na osobę rocznie. W Australii każdy dolar zainwestowany w NSP zwrócił ponad 4 dolarów oszczędności w wydatkach zdrowotnych, a uwzględniając produktywność – 27 dolarów.
Połączenie NSP, OAT i terapii antyretrowirusowej (ART) zmniejsza ryzyko zakażenia HCV o 29-71%, a rezygnacja z tych usług mogłaby zwiększyć liczbę nowych zakażeń o 349%.
Edukacja i świadomość
Organizacje pozarządowe i programy rządowe prowadzą działania edukacyjne, które kształtują zachowania i pomagają osobom uzależnionym korzystać z bezpieczniejszych metod. Polskie badanie wykazało, że częste korzystanie z strategii minimalizacji ryzyka korelowało z lepszą samoregulacją i mniejszą liczbą szkód związanych z używaniem substancji.
Przykłady udanych programów
- Take‑Home Naloxone w Szwecji – wprowadzony w 2018 r. w ramach programu wymiany igieł w Sztokholmie. W ciągu pięciu lat śmiertelność z powodu przedawkowania spadła z 29,4 do 5,88 zgonów na 1 000 osobolat.
- Holenderskie „drug checking” – testowanie substancji w specjalistycznych punktach pomaga użytkownikom unikać zanieczyszczonych lub wyjątkowo silnych narkotyków, co zmniejsza ryzyko przedawkowań.
- NSP i OAT w Wielkiej Brytanii – dzięki szeroko dostępnej wymianie igieł i terapii substytucyjnej prewalencja HIV utrzymuje się na poziomie 1%, a odsetek przewlekłych zakażeń HCV maleje.
Inne artykuły na naszym blogu pogłębiają te wątki, m.in. Dowody naukowe w strategii ograniczania konsekwencji zdrowotnych w strategii redukcji szkód – analiza porównawcza substancji toksycznych w produktach zawierających nikotynę.
Ograniczenia analiz i interpretacji danych
Statystyki międzynarodowe nie zawsze są porównywalne. Różnią się:
- definicje zgonów związanych z narkotykami,
- poziom raportowania,
- jakość rejestrów zdrowotnych.
W niektórych krajach (np. w Polsce) brakuje danych dotyczących liczby nowych zakażeń HIV/HCV wśród użytkowników narkotyków czy liczby przedawkowań. Wskaźniki zdrowotne są również kształtowane przez czynniki społeczno‑ekonomiczne:
- biedę,
- brak dostępu do mieszkania i ubezpieczenia,
- stygmatyzację,
- politykę karną.
Porównując kraje, należy więc ostrożnie wyciągać wnioski i uwzględniać kontekst kulturowy.
Co mówią statystyki: skuteczność działań mitygujących w praktyce
Analiza danych wskazuje, że w krajach takich jak Szwecja, Wielka Brytania i Holandia wdrożenie programów ograniczenia negatywnych skutków zdrowotnych przyczyniło się do zmniejszenia śmiertelności z powodu przedawkowań i obniżenia prewalencji HIV i HCV. W Sztokholmie spadek zgonów z powodu przedawkowania w ciągu dekady wyniósł 80%. W Wielkiej Brytanii przewlekłe zakażenia HCV zmniejszyły się z 26% do 7,8%. W Holandii odsetek zgonów z powodu opioidów jest wielokrotnie niższy niż w Stanach Zjednoczonych.
Wysoka skuteczność tej strategii wynika z połączenia interwencji medycznych, społecznych i edukacyjnych oraz dekryminalizacji posiadania niewielkich ilości substancji. Dane te wskazują, że model restrykcyjny prowadzący do marginalizacji użytkowników nie jest efektywny i generuje większe koszty zdrowotne oraz społeczne.
Bibliografia
- https://www.emro.who.int/asd/health-topics/drug-related-harm-reduction.html
- https://www.unaids.org/sites/default/files/media_asset/02-hiv-human-rights-factsheet-people-who-use-drugs_en.pdf
- https://static-files.cancerfonden.se/Swedish%20Tobacco%20Policy%20Publication%202025.pdf
- https://pmc.ncbi.nlm.nih.gov/articles/PMC12934103/
- https://www.gov.uk/government/publications/people-who-inject-drugs-hiv-and-viral-hepatitis-monitoring/unlinked-anonymous-monitoring-uam-survey-of-hiv-and-viral-hepatitis-among-people-who-inject-drugs-pwid-2024-report
- https://www.ons.gov.uk/peoplepopulationandcommunity/birthsdeathsandmarriages/deaths/bulletins/deathsrelatedtodrugpoisoninginenglandandwales/2024registrations
- https://nscr.nl/app/uploads/2024/02/NSCR_A-Dutch-Perspective-on-the-Fentanyl-Crisis.pdf
- https://www.psychiatriapolska.pl/pdf-154465-79015
- https://poradniauzaleznienia.pl/czytelnia/narkotyki-zdrowie-psychiczne-i-redukcja-szkod/
- https://hri.global/wp-content/uploads/2020/04/COST_EFFECTIVENESS_BRIEFING-APRIL-2020-ENG.pdf
Często zadawane pytania
Q: Jakie kraje najlepiej stosują strategię ograniczenia skutków niepożądanych i dlaczego?
A: Holandia, Wielka Brytania i niektóre regiony Szwecji łączą programy wymiany igieł, terapię substytucyjną, edukację oraz dekryminalizację, co przekłada się na niski poziom zakażeń HIV/HCV i niską śmiertelność z powodu przedawkowań.
Q: Czy ograniczenie ryzyka oznacza akceptację używania substancji?
A: Nie, jest to pragmatyczne podejście, które zakłada, że część osób będzie używać substancji, a celem programu jest zmniejszenie szkód zdrowotnych i społecznych bez wymuszania abstynencji.
Q: Jak interpretować statystyki dotyczące zdrowia publicznego w kontekście zmniejszania ryzyka zdrowotnego?
A: Należy analizować zmiany w czasie. Spadek zakażeń HIV/HCV i zgonów z powodu przedawkowań w krajach wdrażających strategię ograniczenia strat wskazuje na skuteczność tych programów.
Q: Czy model restrykcyjny jest całkowicie nieskuteczny?
A: Model restrykcyjny może ograniczać dostęp do substancji, lecz bez programów łagodzenia negatywnych skutków nie zapobiega zakażeniom i przedawkowaniom. Dane z krajów restrykcyjnych wskazują na większą śmiertelność i częstość zakażeń.